Que ce soit pour faire des économies ou protéger sa santé et celle de ses proches, toutes les raisons sont bonnes pour cesser de fumer. Le tabagisme provoque chaque année le décès prématuré de 73 000 personnes en France et est responsable de 90 % des cancers du poumon. Néanmoins, le parcours pour arriver à un sevrage complet est semé d’embûches. Des aides médicales (ou non) sont là pour vous soutenir.
D’où vient la dépendance ?
« Majoritairement de la nicotine, explique le Pr Bertrand Dautzenberg, pneumologue à la Pitié-Salpêtrière (75) et président de l’Office français de prévention du tabagisme (Ofta). C’est la principale molécule addictive de la cigarette. Le tabac est une drogue dure qui entraîne une dépendance forte, assez proche de celle provoquée par la cocaïne ou par l’héroïne. On estime qu’un fumeur est dépendant de la nicotine s’il prend sa première cigarette de la journée dans l’heure qui suit le lever ».
Deux autres composantes complètent le tableau : la dépendance comportementale, avec les gestes automatiques tels que fumer après un repas ou en buvant un café, et la dépendance émotionnelle : c’est elle qui pousse à fumer en cas de stress par exemple.
Quelles sont les méthodes pour lutter contre cette dépendance ?
Parmi les méthodes existantes, on trouve des substituts nicotiniques : les patchs, les gommes à mâcher, les pastilles ou encore les inhaleurs… Ils revêtent des formes diverses mais ont tous le même rôle : apporter de la nicotine au corps dans le but d’adoucir le sevrage, tout en étant moins nocifs qu’une cigarette. Ils doublent les chances d’arrêter. « Je conseille de tester les patchs en premier lieu, poursuit le Pr Dautzenberg. Ils ont l’avantage de délivrer en continu un taux régulier de nicotine dans le sang et d’avoir une longue durée d’action. Mais, il arrive parfois que les patients ressentent des pics de manque. Dans ce cas, ils peuvent prendre en plus les formes orales comme les gommes à mâcher ».
Deux médicaments – délivrés uniquement sur prescription médicale – sont également indiqués dans le sevrage tabagique : le Champix et le Zyban. Ils réduisent la sensation de manque. « Le traitement va dépendre de la dépendance du fumeur : on optera soit pour une combinaison de substituts nicotiniques, soit l’un des médicaments, soit les deux. Il faut faire des essais pour arriver au traitement le plus efficace », rapporte le Pr Dautzenberg.
Faut-il s’adresser à un spécialiste lorsque l’on décide d’arrêter ?
« Bien souvent, le fumeur qui souhaite arrêter le tabac est déjà en échec et a besoin d’aide et de soutien. Il vaut mieux consulter un généraliste ou un tabacologue plutôt que d’affronter cela seul », indique le Pr Dautzenberg. La prescription de substituts nicotiniques peut être faite par une sage-femme. Les infirmiers et les médecins du travail pourraient également prochainement le faire. Les personnes réticentes à l’idée de consulter peuvent prendre conseil auprès de leur pharmacien ou appeler la ligne tabac-info-service au 39 89 (0,15 € la minute depuis un poste fixe).
Comment gérer la tentation de fumer à nouveau ?
Bien que les mentalités aient évolué, que les prix aient fortement augmenté et que les tentations aient été réduites, notamment avec l’interdiction de la cigarette dans les lieux publics, le risque de rechute reste fort chez bon nombre d’ex-fumeurs. C’est pourquoi il est recommandé d’éviter de fumer une fois le processus d’arrêt lancé, même une unique cigarette.
Pour vous aider, en plus des méthodes d’arrêt, il est souvent conseillé de suivre une thérapie comportementale et cognitive (TCC). Celle-ci consiste à aider le fumeur à affronter des situations dans lesquelles l’envie de fumer est forte (dans les soirées, etc.).
D’après le Pr Dautzenberg, « les TCC sont efficaces pour prévenir les rechutes. Le tout est d’apprendre à maîtriser le problème de l’envie de fumer et de travailler cela sur la durée ».
Pour plus de renseignements : www.aftcc.org, site de l’Association française de thérapie comportementale et cognitive.
Serai-je remboursé ?
L’Assurance maladie rembourse les traitements par substituts nicotiniques obtenus sur prescription médicale, à hauteur de 50 € par an. Pour les femmes enceintes et les jeunes de 20 à 24 ans, le montant s’élève à 150 € par an. Certaines mutuelles et complémentaires santé couvrent une partie de la dépense.
Et la cigarette électronique ?
Beaucoup de fumeurs sont tentés d’expérimenter la controversée cigarette électronique. Pour le Pr Dautzenberg, « si elle n’est pas saine pour les non-fumeurs, pour les fumeurs, elle représente moins de danger que la cigarette et permet de conserver la gestuelle. Aujourd’hui, les cigarettes électroniques s’améliorent beaucoup. Peut-être qu’un jour, elles pourront être prescrites comme des substituts nicotiniques. En attendant, on observe que les personnes qui souhaitent arrêter la cigarette y ont beaucoup recours, en association avec d’autres substituts ».
Trois éléments la caractérisent.
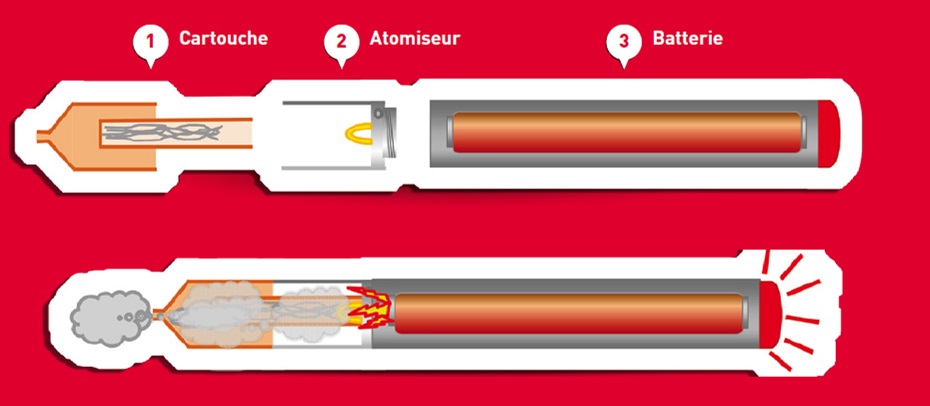 1. Une cartouche ou un réservoir où se trouve l’e-liquide.
1. Une cartouche ou un réservoir où se trouve l’e-liquide.
2. Un atomiseur, qui le transforme en “vapeur“ à inhaler.
3. Une batterie ou une pile.
Cinq composants dans l’e-liquide
1. Des arômes.
Ils donnent à l’e-liquide une saveur, par exemple un goût tabac, pomme, banane, etc. Parfois, des colorants sont ajoutés. Il n’existe pas d’informations sur leur possible toxicité lorsqu’ils sont chauffés.
2. De l’alcool (pas toujours présent).
Si l’e-liquide contient plus de 1 % d’alcool, cela doit être mentionné sur l’étiquette.
3. De la nicotine (pas toujours présente).
Son dosage varie de 0 à 20 mg/ml. En comparaison, une cigarette contient environ 1 mg de nicotine. Elle est extraite du tabac. Cette molécule est neurotoxique. Attention à la manipulation des e-liquides par les enfants, car elle peut pénétrer dans le corps par la peau.
4. Des conservateurs.
Dans certains liquides, il est possible de retrouver des antioxydants ou du parabène
5. Du propylène glycol et/ou du glycérol.
Tous deux permettent la formation de la “vapeur”et renforcent les arômes. Ils sont utilisés dans certains médicaments (le glycérol entre aussi dans la composition d’aliments ou de boissons). Ils sont non cancérigènes et peu toxiques. Toutefois, à forte dose, ils irritent les yeux, la peau et les voies respiratoires, et le propylène glycol est suspecté d’être toxique à long terme par inhalation.
Cécile Pinault
 Heart
Heart Haha
Haha Wow
Wow Yay
Yay Sad
Sad Angry
Angry


