La première consultation
Troubles du cycle, entrée dans la sexualité et prise de contraception : la première consultation gynécologique est l’occasion de se renseigner simplement ou de poser des questions médicales.
Première étape : le dialogue
Une discussion avec le professionnel de santé et la patiente est capitale. Lors de cet échange, le médecin pourra aborder :
- les motifs de consultation,
- la vie intime,
- la sexualité,
- la prévention des maladies sexuellement
- transmissibles,
- les modes de contraception,
- les antécédents familiaux et médicaux (diabète, allergies, maladies héréditaires…),
- les antécédents gynécologiques et obstétricaux (la durée des cycles menstruels, les douleurs associées au cycle, l’âge des premières règles, mais aussi, les grossesses éventuelles, le nombre de partenaires…).
Ce rendez-vous permet aussi de discuter des différentes possibilités en matière de contraception (le DIU ou « stérilet », le patch contraceptif, l’implant, la pilule, les préservatifs masculins ou féminins…) et de celles qui pourraient convenir le mieux à chaque patiente.
Deuxième étape : les examens gynécologiques
Pour donner suite à l’interrogatoire, les examens qui peuvent être proposés sont, entre autres, le toucher vaginal, l’échographie, le frottis ou encore la palpation des seins. Ils ne sont pas obligatoires ou systématiques et s’adaptent aux cas de chaque patiente.
Où consulter ?
Plusieurs professionnels sont à même de réaliser la consultation : le gynécologue, le médecin généraliste ou la sage-femme. Plusieurs centres proposent des consultations : les hôpitaux, les cliniques, les plannings familiaux, les cabinets médicaux, les centres de santé et les maisons des adolescents.
Parcourez la carte de Santé.fr pour chercher les professionnels, les centres de dépistage et les espaces de vie affective, relationnelle et sexuelle près de chez vous.
Peut-on consulter si on a ses règles ?
Avoir ses règles n’empêche pas le bon déroulé de la consultation. Le professionnel s’adapte et peut proposer de repousser le rendez-vous pour les examens internes, comme un frottis.
Le frottis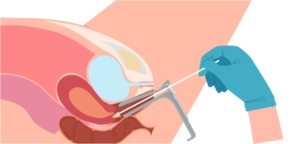
But : Cet examen permet de prélever en superficie des cellules du col de l’utérus, pour rechercher la présence de papillomavirus et dépister ainsi le cancer du col de l’utérus.
Fréquence :
→ Entre 25 et 30 ans : les deux premiers tests réalisés à 1 an d’intervalle ; puis, si les résultats sont normaux, un frottis à 3 ans.
→ Entre 30 et 65 ans : 3 ans après le dernier frottis si le résultat est normal, puis test HPV tous les 5 ans jusqu’à 65 ans.
Le papillomavirus (HPV) est transmis lors de relations sexuelles, il est l’agent causal du cancer du col de l’utérus si l’infection persiste. L’infection par HPV étant généralement asymptomatique, l’examen gynécologique du frottis est très important, il vise à détecter les lésions avant que le cancer ne s’installe. C’est l’un des rares cancers que l’on peut anticiper grâce à la prévention, ne faites pas l’impasse dessus ! L’examen concerne même celles qui ont été vaccinées.
Déroulé :
- Allongée sur une table ou sur un lit/assise dans un fauteuil, se mettre en position gynécologique : genoux et cuisses écartés.
- Insertion du spéculum : le spéculum va permettre au gynécologue d’écarter le vagin pour observer correctement le col de l’utérus.
- Frottis : à l’aide d’une brosse souple, le médecin récupère des cellules du col de l’utérus. Elles seront analysées par un laboratoire pour dépister d’éventuelles anomalies ou la présence du papillomavirus.
- Si les cellules détectées sont anormales, un traitement, ou une surveillance, seront rapidement proposés.
Quelques conseils avant la consultation :
– Fixez le rendez-vous à distance de vos règles, idéalement en milieu de cycle
– Reportez votre rendez-vous si vous souffrez de vaginite ou si vous prenez un traitement local, comme des ovules
– Évitez les rapports sexuels 24 à 48 heures avant le rendez-vous
La colposcopie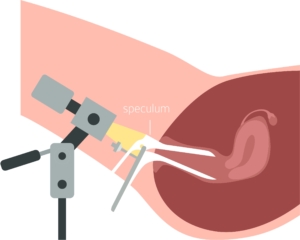
But : Observer finement le col de l’utérus et le vagin à l’aide d’un colposcope.
- Observation du col à fort grossissement, pour repérer des anomalies.
- Insertion du spéculum pour écarter le vagin.
- Le professionnel observe le col à l’aide d’un colposcope, une loupe munie de lumière.
- Biopsie : des échantillons de tissus du col de l’utérus sont prélevés.
- L’analyse des résultats permet d’établir un diagnostic précis et d’orienter le traitement en cas de lésions précancéreuses.
En complément d’un examen du frottis qui présente des anomalies, cet examen vise à dépister finement le papillomavirus.
Le toucher vaginal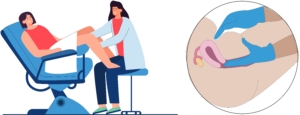
But : Ausculter les tissus vaginaux et contrôler la grossesse.
Fréquence :
→ Examen non systématique qui permet principalement de dépister des masses pelviennes (fibromes, kystes ovariens …) ou de révéler des douleurs.
→ Concernant le suivi de grossesse, le toucher vaginal n’est plus systématique à chaque visite prénatale, mais reste informatif si la patiente se plaint de contractions, par exemple.
- Allongée sur une table ou sur un lit/assise dans un fauteuil, se mettre en position gynécologique : genoux et cuisses écartés.
- Le gynécologue introduit l’index et le majeur dans le vagin avec une main. Il palpe le ventre avec la seconde main.
- Grâce à la pression qu’il exerce et à sa main située sur l’abdomen, le clinicien tente de détecter la présence d’anomalies, comme des grosseurs ou des zones sensibles. La consistance, la taille et la position de l’utérus sont également caractérisées.
- Cet examen permet d’explorer le vagin et de s’assurer du bon état des organes pelviens ainsi que de suivre l’évolution du col utérin lors de la grossesse.
Examen de la poitrine
But : Détecter des anomalies au niveau des seins grâce à l’examen clinique et/ou la mammographie.
Fréquence :
→ L’examen clinique des seins est recommandé au moins une fois par an à partir de 25 ans
→ Dépistage systématique tous les 2 ans entre 50 et 74 ans (examen clinique et mammographie)
L’examen clinique des seins
Déroulé :
- Debout ou assise, torse nu.
- Inspection : le professionnel de santé observe la taille et la symétrie des seins, l’aspect de la peau et du mamelon. Dans le cas d’une asymétrie très marquée, le médecin peut réaliser ou prescrire des examens complémentaires : radiologie, échographie.
- Palpation : mains à plat, le clinicien palpe méthodiquement la poitrine à la recherche de zones sensibles, d’écoulement ou de boules dans le sein. Toute la région est examinée en exerçant une légère pression, depuis le milieu du thorax jusqu’à l’aisselle.
La mammographie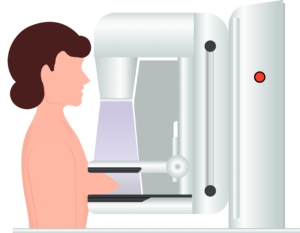
Déroulé, au centre de radiologie :
- Au préalable : retirer les bijoux et ne pas appliquer de produit cosmétique sur la poitrine. Privilégier un rendez-vous lors de la première partie du cycle menstruel, période à laquelle la poitrine est moins douloureuse.
- Debout torse nu, l’un des seins est placé entre deux plaques puis aplatit avant de procéder à la radiographie.
- Les compressions successives permettent d’obtenir des images intérieures du sein, sous différents angles. L’ensemble dure une dizaine de minutes.
- Les résultats sont analysés par un radiologue.
L’autopalpation

Déroulé :
L’autopalpation sert à dépister soi-même un changement au niveau de la poitrine et de dépister tôt le cancer du sein. Elle doit être réalisée à partir de 25 ans. Ces gestes, d’une durée de quelques minutes seulement, sont à effectuer debout, devant un miroir. Dans un premier temps, plusieurs éléments doivent être inspectés :
- La présence de plis au niveau de la peau ou un changement de texture.
- La forme et la taille des seins.
- Un épaississement, un renflement ou une crevasse au niveau de la peau ou du mamelon.
- Un écoulement de liquide ou de sang qui survient en pinçant le mamelon, ou non.
Vient ensuite la phase de palpation : à l’aide de trois doigts, palpez le mamelon puis continuez vers l’extérieur du sein selon différentes approches :
Verticale : depuis l’aisselle jusque sous le sein.
Radiale : en ligne droite, depuis le mamelon jusqu’à l’extérieur du sein.
Circulaire : depuis l’aisselle jusqu’au mamelon avec des mouvements en spirales.
Par Cléo Derwel
 Heart
Heart Haha
Haha Wow
Wow Yay
Yay Sad
Sad Angry
Angry


