Qu’est-ce que la Dépakine ?
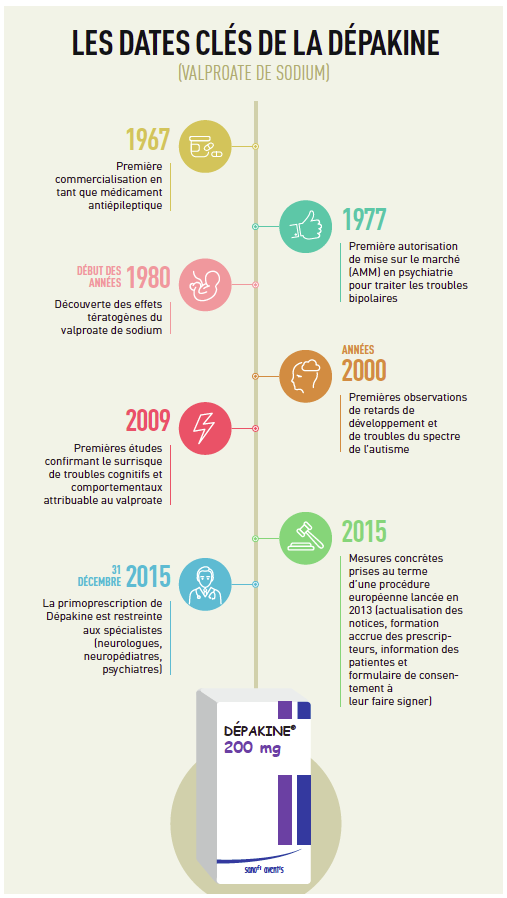
La Dépakine est un médicament commercialisé par le laboratoire Sanofi. Sa substance active est le valproate de sodium. L’utilisation du valproate de sodium est relativement ancienne, puisque cette molécule a obtenu sa première autorisation de mise sur le marché (AMM) en France en 1967 en tant que traitement antiépileptique. Son indication a ensuite été élargie au traitement de troubles psychiatriques tels que les troubles bipolaires et aujourd’hui, la majorité des prescriptions de Dépakine se font dans ce contexte. Le valproate de sodium bénéficie d’un large recul dans l’épilepsie. « On sait qu’il est très efficace, notamment dans l’épilepsie généralisée », indique le Pr Louise Tyvaert, neurologue épileptologue au CHU de Nancy. En effet, il existe 2 grandes catégories d’épilepsies, les épilepsies partielles, associées ou non à des altérations de la conscience, et les épilepsies généralisées, associées à des pertes de connaissance, absences, voire à des convulsions et des chutes. « Aujourd’hui, la Dépakine est le médicament de référence dans l’épilepsie généralisée », souligne la neurologue. D’autant plus qu’il n’existe que peu d’alternatives thérapeutiques pour traiter les épilepsies généralisées, les traitements mis au point ces 15 dernières années concernant principalement les épilepsies partielles. « En effet, dans les épilepsies généralisées, les crises sont plus rares, ce qui rend les études sur les médicaments plus difficiles à mettre en place » explique le Pr Louise Tyvaert.
Dépakine et grossesse
Dès les années 1980, il est apparu à travers différentes études que la Dépakine présentait un risque tératogène, c’est-à-dire qu’elle était susceptible d’augmenter l’incidence de malformations chez les enfants dont la mère avait été traitée pendant la grossesse par rapport à la population générale. « Le risque de malformation foetale est multiplié par 3 lorsque la femme est exposée à la Dépakine », rapporte le Pr Louise Tyvaert. Parmi les malformations possibles, on retrouve notamment des anomalies de type fente palatine ou bec-de-lièvre et des anomalies du tube neural avec un développement incomplet de la colonne vertébrale (spina bifida). Dans les années 2000, un autre risque est venu s’ajouter à ce risque tératogène : il est apparu que l’exposition in utero à la Dépakine avait également comme conséquence d’augmenter l’apparition de troubles neurodéveloppementaux. « S’il est possible de dépister les malformations durant la grossesse, les troubles neurodéveloppementaux sont quant à eux invisibles », indique Louise Tyvaert. Ceux-ci ne se révèlent que plus tard, vers l’âge de 5-6 ans, lorsque l’enfant commence son cursus scolaire et manifeste des difficultés d’apprentissage. Une étude évaluant le profil cognitif d’enfants âgés de 6 ans exposés à la Dépakine pendant la grossesse a ainsi révélé qu’en moyenne, le QI des « enfants-dépakine » était d’environ 7-10 points inférieur à celui de leurs parents. « Ce sont tout de même des enfants qui ont plus de 90 de QI, déclare Louise Tyvaert, ils ne sont pas lourdement handicapés, mais ont certainement un niveau d’apprentissage inférieur à celui qui aurait été attendu. » D’autres études récentes ont également démontré que l’exposition in utero à de fortes doses de Dépakine augmenterait de 5 à 6 fois le risque de développer des traits autistiques. « On parle ici de traits autistiques et non d’autisme sévère », précise la neurologue. Tous ces éléments incitent donc à éviter l’utilisation de la Dépakine chez les jeunes femmes et à privilégier les médicaments alternatifs (lamotrigine, lévétiracétam). « Et dans les cas où seule la Dépakine s’avère efficace, on doit essayer de limiter la dose administrée », ajoute Louise Tyvaert. De manière générale, un désir de grossesse chez une femme prenant un médicament antiépileptique, quel qu’il soit, doit toujours être abordé avec le neurologue qui la suit.
Pourquoi autant de grossesses sous Dépakine, malgré des risque avérés ?
Pour certaines femmes atteintes d’épilepsie sévère, il n’y a tout simplement pas d’alternative thérapeutique. Un des risques de l’arrêt ou du changement du traitement est la résurgence des crises, celles-ci pouvant entraîner des chutes et, dans le pire des cas, la perte de l’enfant. Il est donc nécessaire d’évaluer la balance bénéfice- risque. « La prescription de Dépakine doit être très encadrée », indique Louise Tyvaert. L’autre problématique est le manque d’organisation de la filière de soins, pointé du doigt par les professionnels de santé depuis quelques années et qui complique l’accès des patientes aux spécialistes. Quoi qu’il en soit, ce vent médiatique autour de la Dépakine a au moins le mérite de faire parler de l’épilepsie, une maladie très souvent incomprise et stigmatisante. Par ailleurs, cette agitation n’est pas vaine puisqu’elle a déjà débouché sur des actions concrètes. Ainsi, la première prescription de Dépakine et son renouvellement annuel sont désormais l’apanage des spécialistes (neurologues, pédiatres et psychiatres). Le médecin généraliste peut quant à lui assurer le renouvellement de la prescription entre les rendez-vous annuels prévus avec le spécialiste. Le scandale de la Dépakine n’est en aucun cas comparable à celui du Médiator. « Il faut absolument garder ce médicament dans notre arsenal thérapeutique », indique Louise Tyvaert. Rappelons que la Dépakine permet à de nombreux patients, notamment jeunes, de continuer à conduire, à travailler, bref à mener une vie normale.
Par Clémentine Vignon
 Angry
Angry Heart
Heart Haha
Haha Wow
Wow Yay
Yay Sad
Sad


