L’ostéoporose atteint fréquemment le sujet âgé et notamment les femmes après la ménopause. Elle augmente le risque de fractures dont les conséquences peuvent être graves. Le diagnostic repose sur la mesure de la densité minérale osseuse (DMO).
La pathologie
L’ostéoporose, maladie chronique et diffuse du squelette, résulte d’une diminution de la masse osseuse associée à des altérations de la micro-architecture du tissu osseux. Elle est pour cette raison responsable d’une augmentation du risque de fractures.
Facteurs de risque
Ce sont principalement : l’âge, le sexe féminin, les antécédents familiaux, le déficit en estrogènes (ménopause précoce ou non, ovariectomie, castration chimique…), un faible poids associé à un faible IMC (Indice de masse corporelle), une carence vitamino-calcique, le tabagisme, l’alcoolisme, certaines pathologies ou traitements. D’autres sont aussi à prendre en compte : les troubles de l’acuité visuelle, l’inactivité physique, les troubles de l’équilibre ou orthopédiques.
Diagnostic
L’ostéodensitométrie est l’examen clé pour poser le diagnostic, mais elle n’est justifiée que s’il existe des facteurs de risque d’ostéoporose. La démarche diagnostique comporte donc au préalable un interrogatoire, un examen clinique du patient et des examens biologiques afin d’éliminer une cause maligne ou métabolique ou encore d’éliminer une ostéoporose d’origine médicamenteuse ou secondaire à une maladie.
Avant l’examen
Le médecin procède à un interrogatoire pour rechercher des facteurs de risque d’ostéoporose tels qu’un âge supérieur à 65 ans, un antécédent de fracture survenue lors d’un traumatisme minime, une ménopause précoce avant 40 ans, une fracture chez les parents du premier degré, une carence d’apport en calcium et en vitamine D et un ensoleillement réduit, une activité physique très réduite, un IMC inférieur à 19 kg/m2, un tabagisme et une consommation trop importante d’alcool.
Il réalise ensuite deux mesures d’ostéodensitométrie : le rachis lombaire et le col fémoral.
- Pour la mesure du rachis lombaire : vous êtes allongé sur le dos, avec un coussin sous les genoux afin de compenser la courbure du dos et d’avoir le bassin bien collé au lit d’examen. En effet, le rachis doit être le plus rectiligne possible.
- Pour le col fémoral : vous êtes allongé sur le dos, les jambes tendues et en dedans, c’est-à-dire tournées vers l’intérieur.
L’ostéodensitométrie (ou ostéodensitométrie biphotonique) est une technique d’imagerie médicale basée sur l’émission de rayons X. Elle peut venir compléter deux autres examens qui peuvent être utilisés pour établir un diagnostic d’ostéoporose : la radiographie (qui permet de détecter une diminution de la densité osseuse) ou, de plus en plus fréquemment, les ultrasons.
Comment interprète-t-on le T-score ?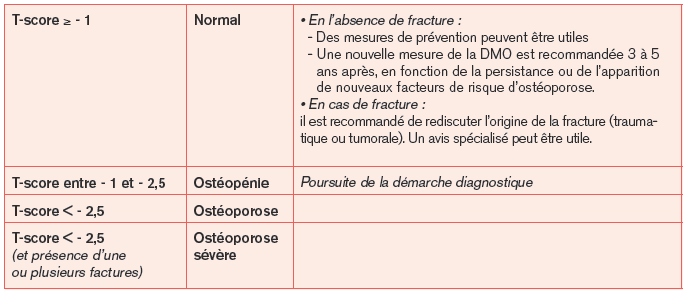
L’ostéodensitométrie permet-elle de dépister une ostéoporose précoce ?
L’ostéodensitométrie est un outil de dépistage important permettant d’identifier les personnes ayant une densité minérale osseuse (DMO) basse, qui est l’un des facteurs principaux du risque de fractures de fragilité liées à l’ostéoporose. En effet, la perte de DMO est étroitement corrélée au risque de fracture : 8 % seulement des fractures surviennent chez des personnes dont la DMO est normale, alors que 43 % d’entre elles surviennent chez des patients avec un T-score inférieur ou égal à – 2,5, et 48 % chez ceux dont le T-score se situe entre -1 et – 2,5. Une diminution de T-score de 1 correspond à un risque de fracture multiplié par un facteur allant de 1,6 à 3 selon le siège de la fracture.
Une densité minérale osseuse faible justifie-t-elle toujours un traitement médicamenteux ?
Une fois diagnostiquée grâce à l’ostéodensitométrie, l’ostéoporose ne conduit pas nécessairement à un traitement médicamenteux. Seule une femme sur quatre se voit proposer un traitement spécifique après une ostéodensitométrie. Pour décider de l’opportunité de prescrire des médicaments, le médecin prend en compte de nombreux éléments :
- l’âge du patient,
- le degré de perte osseuse mesurée par l’ostéodensitométrie,
- des antécédents de fracture des vertèbres, du col du fémur ou d’autres os chez son patient ou chez un de ses parents directs,
- une éventuelle maigreur, etc.
En général, les médicaments de l’ostéoporose sont plutôt prescrits à des personnes qui présentent une perte osseuse marquée et qui ont déjà eu une ou plusieurs fractures potentiellement liées à ce défaut de densité osseuse.
D’autres mesures thérapeutiques peuvent être proposées aux personnes dont la densité osseuse est un peu faible : une alimentation suffisamment riche en calcium, arrêt du tabac et de l’alcool, une consommation modérée de café, une activité physique adaptée régulière, voire une supplémentation en calcium et en vitamine D.
Doit-on répéter les ostéodensitométries régulièrement ?
Chez la femme ménopausée sans fracture, lorsqu’un traitement contre l’ostéoporose n’a pas été mis en route après une première ostéodensitométrie montrant une valeur normale ou une ostéopénie, une deuxième ostéodensitométrie peut être proposée trois à cinq ans après la réalisation de la première, en fonction de l’apparition de nouveaux facteurs de risque.
Chez les femmes ménopausées qui reçoivent un traitement contre l’ostéoporose, l’arrêt du traitement anti-ostéoporotique, en dehors d’une interruption précoce pour effet indésirable, justifie la prescription d’une nouvelle ostéodensitométrie.
“L’ostéoporose ne conduit pas nécessairement à un traitement médicamenteux.”
Évolution de la masse osseuse
- Vers l’âge de 20 ans, la masse osseuse est maximale et le capital osseux est constitué. L’acquisition et le maintien du capital osseux sont déterminés génétiquement mais des facteurs environnementaux interviennent aussi (alimentation, activité physique, tabagisme…).
- À l’âge adulte, la perte osseuse débute dans les deux sexes vers 50 ans. Elle est régulière et de l’ordre de 0,5 % par an chez l’homme. Elle est plus rapide chez la femme du fait de la carence oestrogénique qui suit la ménopause.
- Chez les personnes âgées de plus de 70 ans, la perte osseuse est aggravée par la carence en calcium et en vitamine D.

Physiopathologie : le remodelage osseux
 L’os est un tissu vivant qui se renouvelle en permanence grâce à deux types de cellules. Parmi les facteurs modulant ce tissu, les œstrogènes empêchent la destruction des cellules de l’os. À la ménopause, la baisse des œstrogènes induit donc mécaniquement une augmentation de la résorption osseuse.
L’os est un tissu vivant qui se renouvelle en permanence grâce à deux types de cellules. Parmi les facteurs modulant ce tissu, les œstrogènes empêchent la destruction des cellules de l’os. À la ménopause, la baisse des œstrogènes induit donc mécaniquement une augmentation de la résorption osseuse.
Quelques chiffres
- 1/3 femme & 1/ 8 homme après 50 ans sont touchés par une fracture ostéoporotique
- + de 50 000 fractures du col du fémur et des fractures vertébrales par an Et 35 000 fractures du poignet par an
Tina Géréral
 Heart
Heart Haha
Haha Wow
Wow Yay
Yay Sad
Sad Angry
Angry