Presque une femme sur deux est un jour concernée par un problème de sécheresse vaginale. Un trouble silencieux, puisque 70 % d’entre elles n’en parleront pas à leur médecin, par honte, pudeur ou tout simplement par résignation. Il existe pourtant des solutions efficaces pour lutter contre ce désagrément.
Le rôle de l’œstrogène
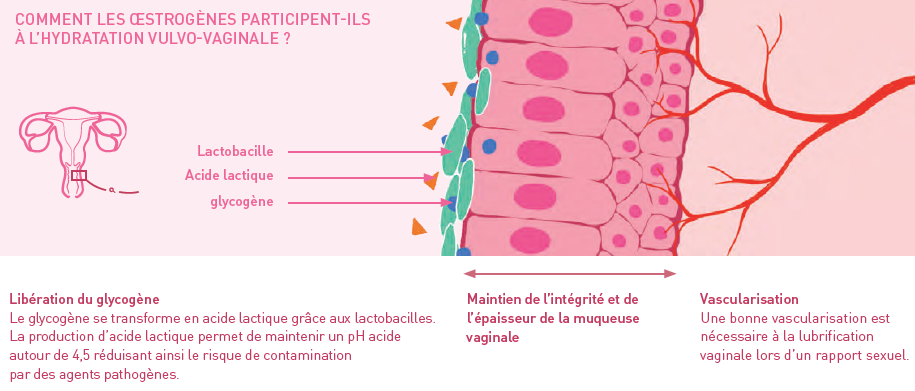
L’hydratation vulvo-vaginale dépend en grande partie de la présence d’œstrogène, une hormone sexuelle dont la libération a tendance à chuter durant la pré-ménopause pour s’arrêter totalement à la ménopause. L’œstrogène participe au maintien de l’intégrité et de l’épaisseur de la muqueuse vaginale. Cette hormone est également responsable de la libération du glycogène contenu dans les cellules vaginales, un glucide ensuite transformé en acide lactique par les bactéries de type lactobacilles normalement présentes dans la flore de Döderlein, la flore vaginale. Cette production d’acide lactique permet le maintien à l’intérieur du vagin d’un pH acide entre 4 et 4,5, une condition indispensable pour faire barrière à la contamination de la muqueuse vulvo-vaginale par des germes pathogènes.
 L’hypoestrogénie
L’hypoestrogénie
La principale conséquence de l’hypoestrogénie, c’est-à-dire la production insuffisante d’œstrogène, est l’atrophie vulvo-vaginale, qui s’accompagne d’un amincissement et d’une perte d’élasticité de la muqueuse, d’une diminution de la longueur et de la largeur du vagin, d’une sécheresse vaginale ainsi que d’un changement de pH et d’un déséquilibre de la flore de Döderlein rendant la zone vulvo-vaginale plus vulnérable aux infections. « Depuis 2014, on préfère au terme d’atrophie vulvo-vaginale celui de syndrome génito-urinaire de la ménopause (SGUM) qui permet de regrouper les troubles génitaux et les troubles urinaires, tous les deux ayant en fait la même [étiologie], l’hypoestrogénie », explique la gynécologue et sexologue Brigitte Letombe. Celle-ci espère que le rassemblement des deux troubles sous une même dénomination amènera les femmes à consulter plus facilement. En effet, le tabou persiste et les femmes n’osent malheureusement pas toujours aborder ce type de problèmes en consultation. Pourtant, plus de la moitié d’entre elles rapportent un retentissement du SGUM sur leur qualité de vie sexuelle, certaines allant jusqu’à abandonner toute forme de sexualité sans même imaginer que des solutions puissent exister.
Les difficultés sexuelles
Alors que l’hydratation vulvo-vaginale est sous le contrôle des œstrogènes, la lubrification dépend quand à elle de l’excitation sexuelle. Comme chez l’homme, la montée du désir s’accompagne d’une vasocongestion, c’est-à-dire d’un afflux important de sang dans les organes génitaux. Si, chez l’homme, cette vasocongestion est responsable de l’érection, chez la femme, elle permet la lubrification vaginale. En effet, en augmentant la pression sanguine locale, la vasocongestion est à l’origine d’un phénomène de transsudation, soit une filtration de plasma à travers les parois vaginales. La lubrification ne peut donc se faire qu’en présence d’un bon réseau vasculaire. Or la vascularisation, qui dépend du taux hormonal, est nettement entravée quand les concentrations en œstrogène diminuent, notamment autour de la ménopause. « Ainsi, une femme peut avoir beaucoup de désir, mais une telle hypovascularisa tion que la lubrification ne sera pas bonne », indique Brigitte Letombe. S’ensuivent alors des douleurs de type brûlures et échauffements au moment de la pénétration vaginale. Les femmes finissent par appréhender les rapports sexuels par peur de la douleur et entrent alors dans une spirale de stress contribuant à freiner leur excitation et par conséquent leur lubrification. « C’est un véritable cercle vicieux, rapporte Brigitte Letombe. Certaines femmes perdent toute estime d’elles-mêmes et ne recherchent plus la sexualité. » Pourtant, d’après la gynécologue, une sexualité active permet d’entretenir la vascularisation, et donc la lubrification ! Heureusement, des solutions existent pour retrouver une bonne santé vulvovaginale nécessaire à l’épanouissement sexuel.
Quels traitements ?
Les traitements locaux, plus efficaces, sont à privilégier. On les trouve sous forme de gels, crèmes, ovules ou encore gélules. Il peut s’agir d’un traitement à base d’acide hyaluronique, qui possède des vertus hydratantes et cicatrisantes, auquel viendra éventuellement s’ajouter un probiotique dont le rôle est de rééquilibrer la flore vaginale en l’enrichissant en lactobacilles. Un traitement œstrogénique local est également recommandé pour retrouver une bonne vascularisation et permettre à l’épithélium de s’épaissir. « Depuis 2016, en plus des gels et ovules, un anneau vaginal à base d’estradiol (une forme d’œstrogène) est également disponible, précise Brigitte Letombe. Il délivre localement de petites quantités d’œstrogène et se porte en continu pendant 3 mois. » Une fois mis en place, l’anneau vaginal a l’avantage de pouvoir être oublié, contrairement aux gels ou ovules qui nécessitent une attention de tous les jours parfois contraignante. D’autres traitements plus récents commencent également à voir le jour tels que le laser ou la photothérapie par LED. Le laser agit à plusieurs niveaux. En brûlant les cellules superficielles de la muqueuse vulvo-vaginale, il permet leur régénération. Les cellules sous-jacentes mieux hydratées viennent ainsi remplacer les cellules détruites par le laser. Par ailleurs, en stimulant la muqueuse du vagin, le laser contribue à la libération d’éléments jouant sur l’élasticité et l’hydratation de la muqueuse. Enfin, il participe au maintien d’un pH optimal dans le vagin en activant la production de glycogène. « Le bémol est que ce traitement coûte cher, tempère Brigitte Letombe. Il est plutôt destiné à des femmes en ménopause iatrogénique (liée à un traitement) qui ont eu une chimiothérapie pour cancer du sein et qui ne peuvent pas bénéficier d’un traitement hormonal », ajoute la gynécologue.
Les lubrifiants, en attendant…
Les traitements de la sécheresse vaginale (acide hyaluronique, traitements œstrogéniques) n’étant pas efficaces immédiatement, il est recommandé d’utiliser en attendant un lubrifiant pendant les rapports sexuels. L’objectif : éviter à tout prix un nouveau rapport sexuel douloureux qui n’aura pour conséquence que d’entretenir la spirale infernale. « Mais, attention, le lubrifiant ne traite pas la sécheresse vaginale ! », préfère rappeler le Dr Letombe.
[ étiologie ] : En médecine, l’étiologie est l’étude des causes d’une maladie.
 Sexualité, même ménopausée !
Sexualité, même ménopausée !
Parler librement de sexualité n’est plus une hérésie ! Pourtant, à l’heure où le sexe est dédiabolisé et prend une place de plus en plus importante dans les médias et les conversations, certains tabous persistent. En effet, de nombreuses femmes n’osent toujours pas parler de leurs troubles uro-génitaux à leur médecin, considérant ceux-ci comme une étape “normale” du vieillissement, contre laquelle il ne sert à rien de lutter. Pourtant, « on peut avoir une sexualité tout au long de sa vie, même ménopausée ! », rappelle la gynécologue Brigitte Letombe. À condition bien sûr d’aller chercher les solutions là où elles existent… Ainsi, si vous souffrez de sécheresse vaginale, n’hésitez pas à en parler à votre médecin. Celui-ci saura vous conseiller et vous orienter vers un traitement adapté à vos besoins.
« C’est un véritable cercle vicieux, certaines femmes perdent toute estime d’elles-mêmes et ne recherchent plus la sexualité. »
La sexualité s’accompagne d’un afflux de sang au niveau de la zone vaginale qui permet de nourrir la muqueuse (ou épithélium vaginal). Une sexualité active permet ainsi d’entretenir la vascularisation et une bonne santé vulvovaginale !
Les pilules oestroprogestatives contiennent suffisamment d’oestrogène pour que la vascularisation soit de bonne qualité.
par Clémentine Vignon
 Heart
Heart Yay
Yay Haha
Haha Wow
Wow Sad
Sad Angry
Angry


