On connaît à peu près tout de la vie privée de Kim Kardashian, des secrets détails de ses grossesses jusqu’à ceux de son dossier médical ! On sait ainsi que la fille de l’éminent avocat Robert Kardashian souffre d’une affection relativement courante de la peau : le psoriasis. Reconnu par l’OMS, depuis mai 2014, comme « une maladie chronique, non contagieuse, douloureuse, inesthétique et invalidante pour laquelle il n’existe actuellement aucun traitement de guérison », le psoriasis affecte quelque 125 millions d’individus dans le monde, dont 2,5 dans l’Hexagone. Si Kim fait office de figure de proue du psoriasis, d’autres célébrités partagent publiquement cette affection (Britney Spears et Cara Delevingne sont les plus illustres exemples).
Le psoriasis en bref
Le psoriasis est une maladie chronique, systémique et inflammatoire caractérisée par d’épaisses lésions squameuses et prurigineuses évoluant par poussées. La maladie se déclare généralement au début de l’âge adulte, essentiellement vers la fin de la vingtaine et touche indifféremment les hommes et les femmes. Ainsi, 60 % des patients ont moins de 30 ans. Les causes précises du psoriasis ne sont pas encore parfaitement connues (on parle d’une double origine génétique et environnementale), mais on sait que la maladie résulte d’une réponse immunitaire non contrôlée au niveau de l’épiderme. Plus précisément, l’apparition des lésions résulte de l’interaction entre des gènes de susceptibilité au psoriasis et des facteurs environnementaux déclenchants. Le phénomène initial consiste alors en une réaction inflammatoire du derme (couche de la peau située immédiatement sous l’épiderme), qui provoque, entre autres, le renouvellement accéléré et anormal des kératinocytes, cellules constitutives de l’épiderme. Ainsi, le renouvellement épidermique, qui habituellement prend 28 jours, se fait en seulement 5 à 7 jours. En résulte un enchevêtrement de cellules au niveau de la peau responsable des plaques rouges recouvertes de pellicules blanchâtres et argentées (les squames) caractéristiques du psoriasis.
Les différentes formes de psoriasis
Le psoriasis peut revêtir différentes formes cliniques plus ou moins fréquentes.
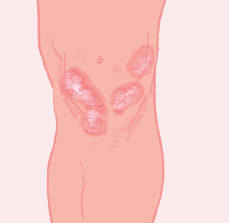 Le psoriasis en plaques
Le psoriasis en plaques
Il est la forme la plus habituelle de la maladie (environ 80 % des cas). Il se caractérise par des lésions rougeâtres, épaisses, arrondies ou ovales et recouvertes de squames blanches argentées. On retrouve généralement ces lésions au niveau des coudes, des genoux, du cuir chevelu et de la région lombaire.
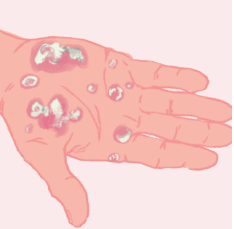 Le psoriasis pustuleux
Le psoriasis pustuleux
Il se distingue par la présence de plaques inflammatoires surmontées de pustules d’un blanc jaunâtre au niveau de la paume des mains et de la plante des pieds. Malgré cet aspect pustuleux, il ne s’agit pas d’un pus infectieux.
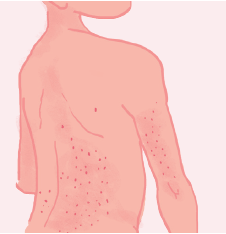 Le psoriasis en gouttes
Le psoriasis en gouttes
Il concerne environ 10 % des cas et touche généralement les enfants et les adolescents. Il se manifeste de façon soudaine, souvent à la suite d’une infection, par de petites plaques en forme de gouttes qui blanchissent rapidement au niveau des membres et du tronc.
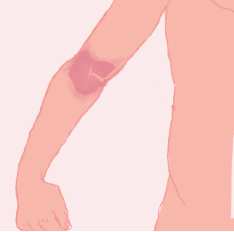 Le psoriasis inversé
Le psoriasis inversé
Il se caractérise par la présence de plaques rouges, lisses et non squameuses au niveau des plis (plis inguinaux, plis axillaires, plis sous-mammaires, pli interfessier, nombril).
 Le psoriasis érythrodermique
Le psoriasis érythrodermique
Il est la forme la plus rare du psoriasis et aussi la plus grave. Il prend la forme d’une inflammation de la peau combinée à une desquamation plus ou moins importante, parfois absente, étendue à l’ensemble de la peau. Elle est généralement accompagnée de fièvres et de frissons et nécessite une prise en charge rapide en hospitalisation.
Traiter le psoriasis, le treizième travail d’hercule
À l’instar de l’hypertension artérielle, de l’hypercholestérolémie ou du diabète, le psoriasis est une maladie qu’on ne sait toujours pas guérir. En revanche, on sait en maîtriser l’évolution et notamment les poussées. Les traitements contre le psoriasis ont pour objectif de lutter contre l’inflammation et le renouvellement accéléré des kératinocytes (responsables de l’apparition des plaques squameuses sur la peau comme nous l’avons déjà vu), et d’obtenir le blanchiment des plaques. Parallèlement, le patient retrouve un « bien-être » cutané, soulagé de ses démangeaisons, de ses douleurs et de la desquamation incessante des plaques. Différents types de traitement sont disponibles et sont, la plupart du temps, associés les uns aux autres.
Les traitements locaux
Les traitements locaux, aussi dits d’attaque, visent à atténuer les démangeaisons (ou prurit), qui entretiennent elles-mêmes les plaques, et s’utilisent en association d’une bonne hygiène et d’une bonne hydratation de la peau.
- Les dermocorticoïdes existent sous de multiples formes galéniques (crème, mousse, shampoing) et assurent une réduction rapide et efficace de l’inflammation et du prurit. En revanche, ils doivent être utilisés sur une surface et une durée limitée (effet rebond).
- Les dérivés de la vitamine D sont utilisés en traitement d’entretien, en relais des dermocorticoïdes. La photothérapie et la puvathérapie Chez 9 patients sur 10, l’exposition au soleil améliore le psoriasis. L’objectif de ces deux traitements est de reproduire les bienfaits du rayonnement solaire.
- Le traitement par puvathérapie consiste en une exposition à des rayons UVA après un traitement photosensibilisant (psoralène) sur une courte durée (environ 2 mois).
- La photothérapie UVB ne nécessite pas la prise préalable d’un photosensibilisant et se pratique également sur une courte durée, à raison de deux ou trois séances par semaine.
Les traitements systémiques
Par prise orale ou par injection, les traitements systémiques sont indiqués dans les formes modérées et sévères du psoriasis et luttent contre l’inflammation.
- Les rétinoïdes oraux dérivés de la vitamine A sont notamment utilisés, en complément de la puvathérapie, contre le psoriasis pustuleux et érythrodermique.
- La ciclosporine et le méthotrexate sont des médicaments immunosuppresseurs très efficaces et d’action rapide dont l’utilisation doit être bien surveillée en raison de leur toxicité potentielle.
- Les biothérapies sont une nouvelle classe de médicaments et ciblent spécifiquement une molécule du processus inflammatoire. Elles sont administrées par perfusion intraveineuse et se sont révélées d’un grand réconfort pour les patients souffrant de psoriasis réfractaires aux traitements précédents.
 Le rhumatisme psoriasique
Le rhumatisme psoriasique
Jusqu’à 10 % des personnes atteintes de psoriasis peuvent également développer un rhumatisme psoriasique qui provoque des douleurs articulaires avec des gonflements et des raideurs. Dans 70 % des cas, cette forme d’arthrite apparaît entre 10 et 15 ans après les premiers signes de psoriasis cutané.
 Le psoriasis des langes
Le psoriasis des langes
Près du tiers des psoriasis adultes débute durant l’enfance. On peut l’observer dès l’âge de 3 mois. Souvent trompeur, il est, la plupart du temps, perçu comme un érythème fessier à cause de sa ressemblance et de sa plus forte incidence. Chez le jeune enfant, le psoriasis peut persister sur les parties génitales ou prendre une forme diffuse particulière sur le tronc dite « en gouttes ».
10 gestes contre le psoriasis
- Hydrater sa peau est le premier traitement contre le psoriasis. Toute crème hydratante est efficace et doit être appliquée matin et soir.
- Porter des vêtements amples pour permettre une bonne aération de la peau et limiter les frottements avec le textile.
- Prendre des douches à l’eau tiède (environ 38°C), car l’eau chaude assèche la peau et favorise donc l’apparition du psoriasis.
- Utiliser des shampoings doux et des gels douche sans savon.
- Se sécher sans se frotter pour éviter toute irritation locale qui pourrait faire le lit du psoriasis.
- Ne pas gratter les plaques ni retirer les squames qui, telle l’Hydre de la fable, reviennent toujours plus nombreuses (il est préférable de les laisser tomber toutes seules).
- Avoir un mode de vie sain et équilibré : activité physique régulière, repas équilibré, pas de tabagisme.
- S’habituer aux regards des autres qui sont, le plus souvent, plus douloureux encore que la maladie elle-même.
- Garder ou restaurer La confiance en soi
- Consulter régulièrement son dermatologue
par Maxime Deloupy
 Heart
Heart Haha
Haha Wow
Wow Yay
Yay Sad
Sad Angry
Angry


